Infectiologie
Covid-19 et formes sévères : des profils hétérogènes justifiant un profilage cytokinique
Des profils cytokiniques distincts seraient associés à différents degrés de sévérité des malades hospitalisés Covid-19 et ceux-ci seraient prédictifs de la mortalité. Ces résultats pourraient justifier d’un traitement plus personnalisé des patients Covid-19 basé sur leur profilage cytokinique.
- Pr Gorochov et al. JACI
Alors qu’un orage cytokinique a été envisagé très tôt comme étant à l’origine d’une grande partie des formes graves de la covid-19, il est apparu assez vite que, hormis les corticoïdes, les traitements anti-cytokiniques (anti-TNF, anti-interleukine-6 ou anti-interleukine-1) donnaient des résultats plutôt décevants et hétérogènes selon les études et les malades. Il avait été également proposé d’agir sur la réplication virale en administrant de manière précoce des interférons de type-1 (IFN alpha et IFN bêta), sans pouvoir en démontrer l’efficacité.
Puis les chercheurs se sont rendu compte que le fameux « orage cytokinique » de la Covid-19 ne s’accompagnerait pas toujours de taux de cytokines si élevés que cela : c'était un orage plus atypique en moyenne. Il est donc devenu envisageable que la réponse cytokinique de la Covid-19 soit plus hétérogène qu’initialement envisagé.
Des malades hétérogènes au plan cytokinique
L’apparent manque d’efficacité des biothérapies (anti-IL-6 et anti-IL-1) visant à moduler les désordres cytokiniques, pourrait ainsi s’expliquer par une mauvaise stratification des patients : ceux-ci n’ayant pas forcément reçu un traitement adapté à leur profil cytokinique individuel.
Une étude récemment publiée dans la revue Journal of Allergy and Clinical Immunology, montre une grande hétérogénéité des réponses cytokiniques à l’échelon individue. Mais il existerait au moins deux profils distincts de réponse cytokinique chez les malades hospitalisés pour Covid-19. Ceci confirmerait donc la nécessité d’une prise en charge beaucoup plus personnalisée des malades en fonction de leur profil cytokinique individuel.
Une grande hétérogénéité des réponses cytokiniques
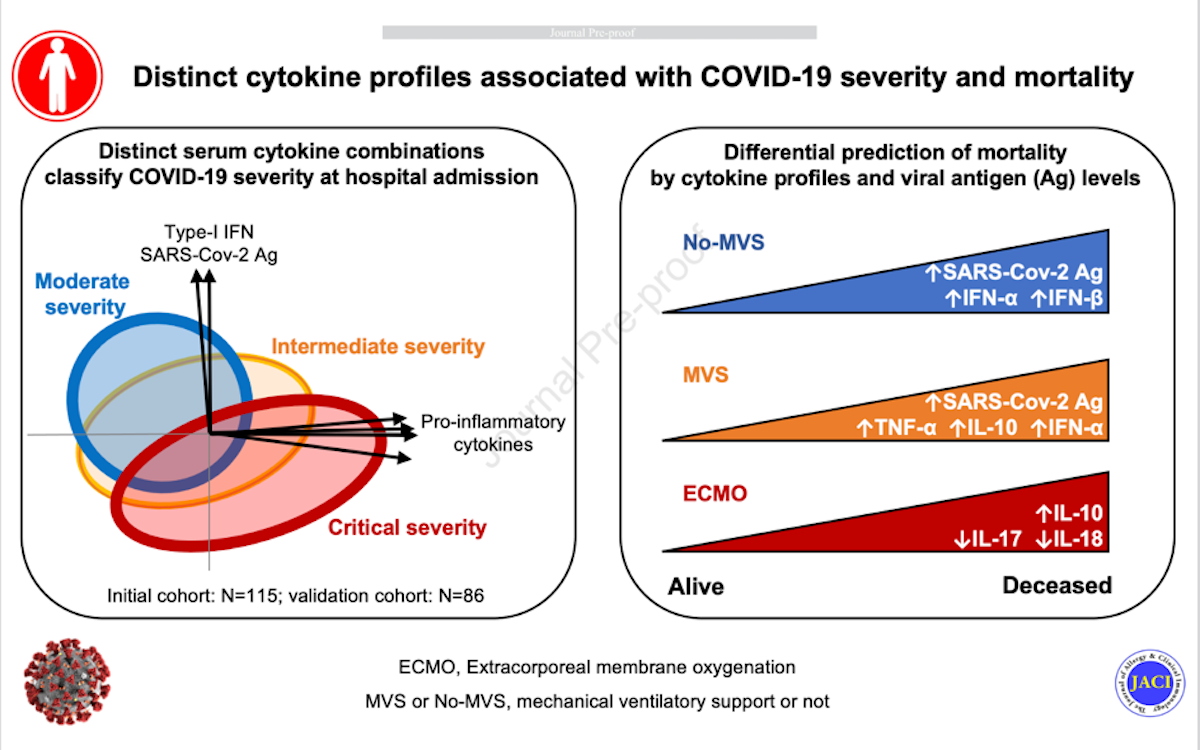
L'analyse combinée des différentes cytokines permet de faire ressortir au moins deux groupes distincts de profils de réponse cytokinique. Les patients hospitalisés n’ayant pas initialement d’atteinte respiratoire sévère (pas d’intubation) développeraient une réponse antivirale correcte dominée par les l'élévation des taux d'interférons de type I dans un contexte de forte réplication virale. A l’inverse, les malades ayant à l’admission à l'hôpital de graves troubles respiratoires auraient des taux élevés de cytokines pro-inflammatoires et de faibles niveaux d’interférons de type I.
D’une manière inattendue, la charge virale à SARS-CoV-2 serait moins augmentée dans ce groupe des malades avec cytokines élevées, alors que la réponse antivirale y est moins importante. La sévérité clinique ne serait donc pas toujours associée à une forte réplication virale. Par contre, le risque de décès à 30 jours après le début des symptômes serait lui bien lié à l’intensité de chaque signature cytokinique particulière à chacun des deux groupes.
Une étude des stratification cytokinique
L’équipe du Pr Gorochov, (département d’immunologie hôpital La Pitié Salpêtrière AP-HP/CIMI – Centre d’Immunologie et des Maladies Infectieuses – Sorbonne Université/Inserm) associée au groupe Bio-informatique du Pr Neumann du département de Médecine Environnementale à l’Université d’Augsbourg en Allemagne, a donc étudié les taux sériques de 12 cytokines chez 115 patients atteints de Covid-19 au moment de leur hospitalisation lors de la première phase de la pandémie.
Les résultats de cette étude ont été ensuite confirmés par l’analyse d’une cohorte de réplication comportant 86 patients de la deuxième vague de la pandémie SARS-CoV-2 en région parisienne
Des traitements personnalisés
La sévérité et le risque de décès ne sont donc pas uniquement associés à une réponse typiquement pro-inflammatoire. Si celle ci est associée à un décès en cas de forte élévation des IL-1, IL-6, IL-8, et TNF alpha, ainsi qu’à un défaut de sécrétion d’interférons de type 1 (interféron alpha et bêta) chez certains malades ventilés. Chez d’autres malades, sans élévation majeure des cytokines pro-inflammatoire et sans ventilation invasive, l'élévation des interférons et de de l'antigénémie SARS-CoV-2 chez les malades qui décèdent ferait penser plutôt à une réponse antivirale exacerbée.
Ces résultats suggèrent que l’analyse des essais de biothérapies serait à refaire en fonction des profils cytokiniques des malades à l’inclusion. Il ne serait ainsi pas nécessaire d’administrer des interférons de type I chez des malades ayant des taux déjà fortement élevés d’interféron de type 1. A l’inverse, le risque de décès n’étant pas toujours associé à une forte élévation des cytokines pro-inflammatoires, leur ciblage thérapeutique devrait être décidé en fonction des dosages cytokiniques.
Ces résultats pourraient également suggérer de nouvelles pistes thérapeutiques dans une 3ème catégorie de malades sévères. Il est en effet observé que le risque de décès à 30 jours des patients les plus sévères, dont la prise en charge a nécessité le recours à une circulation extracorporelle pour oxygéner le sang (ECMO), est associé à des taux plus faibles d’interleukine-17 et d’interleukine-18 au moment de l’admission en soins intensifs. Une supplémentation en ces cytokines chez ces patients pourrait donc être envisagée comme un nouveau traitement ciblé.