Oncologie
Cancer et maladie auto-immune : les inhibiteurs du check-point utilisables
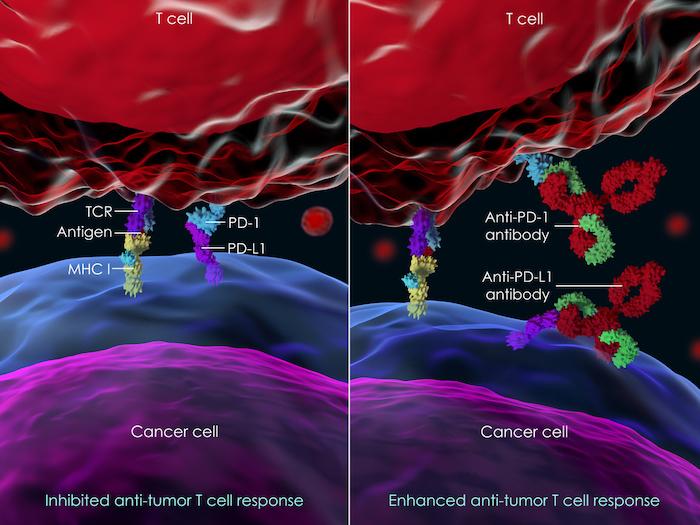
En cas de cancer survenant chez une personne souffrant par ailleurs de polyarthrite rhumatoïde, les anti-PD1/PD-L1 et les anti-CTLA-4 ne semblent pas associés à un sur-risque de poussée de leur maladie auto-immune.
- Design Cells/istock
Les patients atteints d’un cancer et d'une maladie auto-immune préexistante peuvent recevoir des inhibiteurs du check-point (immunothérapie) contre leur cancer et avoir des taux de réponse similaires à ceux de l'ensemble de la population.
Ils sont susceptibles d’avoir une poussée de leur maladie auto-immune dans 50% des cas mais la fréquence de cet événement indésirable auto-immun serait identique à celle des cancéreux qui n'ont pas de maladie auto-immune.
Des essais cliniques sont en cours pour évaluer cette question de manière prospective. L'étude a été réalisée chez des patients atteints de polyarthrite rhumatoïde (PR) et a été présentée au congrès annuel 2019 de l'ACR/ARP (abstract 1339).
55% de poussées de la PR
Des effets indésirables auto-immuns sont survenus chez sept patients (41 %). Les toxicités les plus courantes observées dans l'étude sont : une dermatite chez quatre patients (18 %) et une colite chez trois (14 %). Cinq patients ont temporairement interrompu le traitement aux inhibiteurs du check-point en raison d'effets indésirables auto-immuns et un patient a dû interrompre définitivement le traitement par inhibiteurs du check-point.
Des poussées de PR sont survenues chez 12 patients (55 pour cent), dont neuf ont reçu un corticostéroïde oral pour cette poussée. Les inhibiteurs du check-point ont été définitivement interrompus en raison d'une poussée de PR chez un seul patient de l'étude. Dans l'ensemble, 16 (73 %) des 22 patients ont eu une poussée, des effets indésirables auto-immun ou les deux. La survie globale moyenne des patients atteints de PR après le début du traitement aux inhibiteurs du check-point a été de 10,5 mois.
Le plus fréquent des rhumatismes auto-immuns
La polyarthrite rhumatoïde (PR) est le plus courant des rhumatismes auto-immuns et c’est une maladie chronique qui touche le plus souvent les petites articulations des mains et des pieds, mais parfois aussi les yeux, la peau ou les poumons.
Les inhibiteurs du check-point ont leurs propres effets indésirables distincts, que l'on appelle collectivement « effets indésirables auto-immuns ». Ces événements peuvent toucher divers organes, peuvent entraîner de graves complications et doivent être détectés et traités rapidement. Ces traitements ont permis de guérir certains cancers.
Toutefois, les patients atteints de maladies auto-immunes préexistantes ont été en grande partie exclus des essais cliniques portant sur les inhibiteurs du check-point en raison de la crainte d'effets indésirables accrus. Dans la pratique clinique, certains patients atteints de PR ont été traités au moyen d'inhibiteurs du check-point, mais les risques de toxicité et/ou de poussée de maladie n'ont pas été clairement définis.
Une cohorte de 84 malades
Sur les 84 patients atteints de maladie auto-immune préexistante qui ont développé un cancer et ont ensuite été traités par des inhibiteurs du check-point, les chercheurs ont identifié 22 patients atteints de PR avec une moyenne d'âge de 67 ans. Vingt des patients n’avaient aucun signe de maladie active, tel qu'indiqué par leur médecin traitant.
Seize des patients recevaient un traitement immunomodulateur pour leur PR au début du traitement aux inhibiteurs du check-point, dont huit recevaient des corticoïdes et sept du méthotrexate. Les cancers des patients comprenaient sept cas de mélanome, sept cas de cancer du poumon non à petites cellules (CPNPC) et d'autres. Treize patients ont reçu du pembrolizumab, neuf du nivolumab et quatre de l'ipilimumab, qui sont tous des inhibiteurs du check-point actuellement approuvés.
Une analyse rétrospective
Les chercheurs ont effectué une analyse rétrospective évaluant l'innocuité et l'efficacité de deux inhibiteurs du check-point, un anti-CTLA-4 et un anti-PD-1, chez des patients atteints de cancer et de maladies auto-immunes préexistantes traitées entre 2011 et 2018.
Les principaux critères d'évaluation de l'étude étaient l'incidence d'effets indésirables auto-immuns et les poussées de la maladie auto-immune. Le critère d'évaluation secondaire de l'étude était la survie globale.
Pas de réelle modification de la PR
Bien que cette cohorte d'étude soit petite, les résultats suggèrent que les patients atteints de PR ont des effets indésirables graves liés au traitement par les inhibiteurs du check-point à un taux semblable à celui de la population des patients sans maladie auto-immune.
S'ils sont validés dans des essais cliniques prospectifs, les résultats de cette étude pourraient ouvrir de nouvelles options thérapeutiques pour les patients atteints de maladies auto-immunes et de cancer en prévoyant une cogestion du malade entre l'oncologue et le rhumatologue pour traiter les toxicités liées à l'immunothérapie.