Onco-dermatologie
Impact cardiologique de l'immunothérapie : y penser et les monitorer davantage ?
Les inhibiteurs de checkpoints font partie intégrante de la pratique clinique quotidienne en cancérologie. La plupart des effets secondaires immuno-induits (gastro-intestinaux, troubles de la glycémie ou de la fonction thyroïdienne, hépatiques...) sont désormais connus et monitorés. Cependant, certains effets secondaires mettant plus de temps à s’exprimer comme les effets cardiologiques, au point de les considérer comme un facteur de risque cardiovasculaire à parte entière.

- Istock/Rasi Bhadramani
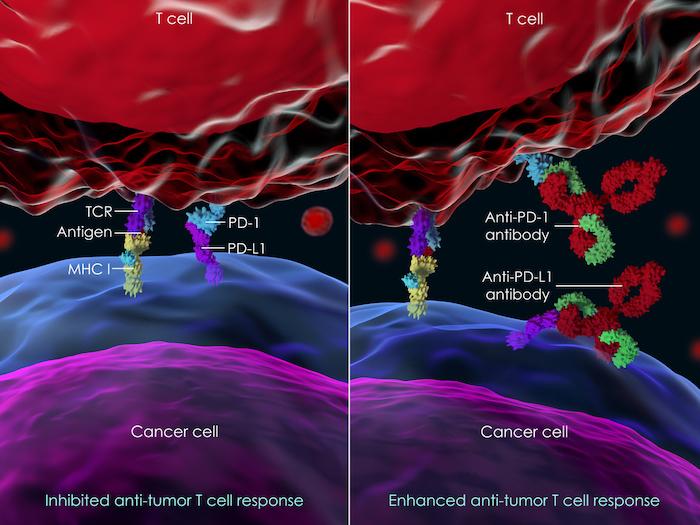
Les inhibiteurs de checkpoints (ICI avec anti-PD-1, anti PDL-1 ou anti CTLA-4) font partie intégrante de la pratique clinique quotidienne en cancérologie. Les effets secondaires sont volontiers immuno-induits (gastro-intestinaux, troubles de la glycémie ou de la fonction thyroïdienne, hépatiques...) et sont désormais connus et monitorés. Cependant, avec une nette amélioration de la survie, certains effets secondaires mettant plus de temps à s’exprimer comme les effets cardiologiques ont été rapportés en phase IV.
Les effets cardiovasculaires (myocardite, péricardite, vasculite) secondaires aux ICI sont rares mais souvent mortels. Plusieurs évènements indésirables cardiovasculaires (infarctus du myocarde, AVC, arythmie, syndrome de TakoTsubo..) ont été rapportés dans des études de surveillance de phase IV pendant et après le traitement du cancer. Une méta-analyse publiée dans le European Heart Journal a inclus l’ensemble des études publiées sur ClinicalTrials.gov et a analysé tous les effets cardiologiques selon les règles PRISMA.
L’exposition aux inhibiteurs de checkpoint accroit le risque cardiovasculaire
Quelques soit le cancer traité, l’étude rapporte un surrisque significatif de myocardite, de péricardite, IDM et de dyslipidémie avec des facteurs de risque (Peto-OR) respectifs de 4.42, 2.16, 1.51 et 3.68. Une sous-analyse statistique se focalisant uniquement sur le mélanome n’a retrouvé de surrisque (OR 4.74) significatif que pour la dyslipidémie.
Le Peto-OR était numériquement significatif pour les autres évènements mais non significatif. Cette différence s’explique par un manque de puissance.
Le trigger ? Une modification de la plaque d’athérome
L’athérosclérose atteint plus de la moitié des patients présentant un cancer et sa progression est plus rapide chez les patients traités par ICI. Elle est sous-estimée par son long développement, parfois bien en aval du traitement reçu.
Classiquement, constituée de macrophages, la plaque d’athérome est volontiers constituée de lymphocytes T stimulés sous ICI. Ce phénomène d’athérosclérose est accru par une majoration des troubles lipidiques mis en évidence.
La nécessité d’un suivi cardiologique pour les patients sous inhibiteurs de checkpoint
Les risques cardiovasculaires sous ICI sont multipliés par 3, faisant considérer ces traitements comme un facteur de risque cardiovasculaire à parte entière, avec des évènements précoces ou retardés. Ce constat impose a minima un monitoring des troubles lipidiques pendant et après le traitement et une consultation cardiologique lors de son initiation et une coopération étroite entre onco-cardiologues, dermatologues et oncologues.
Des études supplémentaires sont attendues pour discuter la mise en place d’une statine dès l’initiation d’un traitement par inhibiteur de checkpoint.