Rhumatologie
Douleurs chroniques et hypophosphatasie de l'adulte : un diagnostic sous-estimé
L'hypophosphatasie chez l’adulte est une maladie méconnue aux multiples facettes, allant des fractures jusqu’aux douleurs chroniques diffuses. Une baisse des phosphatases alcalines sériques retrouvée sur plusieurs examens doit faire évoquer le diagnostic et mettre en route un traitement spécifique
- Jian Fan/istock
L'hypophosphatasie (HPP) chez l'adulte est une maladie génétique rare (1/300 000 pour les formes sévères, 1/100 000 pour les formes modérées, valeurs possiblement sous-estimées en raison de l’absence de diagnostic dans les formes modérées de la maladie). L’HPP affecte principalement la minéralisation osseuse et dentaire. Elle résulte de mutations génétiques du gène ALPL codant pour l’enzyme phosphatase alcaline non tissu-spécifique (TNSALP), gène localisé sur le bras court du chromosome 1.
Chez les enfants, une faible activité des phosphatases alcalines non spécifiques de tissus entraîne une minéralisation déficiente du squelette (ostéomalacie) et des complications qui peuvent inclure un déficit de croissance, une faiblesse musculaire proximale, des douleurs et des troubles dentaires. Il est reconnu que certaines formes d'HPP se manifestent à l'âge adulte et seraient associées aux signes et symptômes habituels dont souffrent les patients atteints de la plupart des maladies rhumatismales, notamment la fatigue, les douleurs musculaires, la faiblesse, les douleurs osseuses, les fractures récidivanbtes, les dislocations articulaires et la chondrocalcinose.
Le principal problème de l'hypophosphatasie (HPP) chez l'adulte est donc sa nature multisystémique, avec des manifestations cliniques variées et souvent subtiles, ce qui rend son diagnostic difficile et la plupart du temps retardé. L'hypophosphatasie demeure donc une pathologie sous-diagnostiquée avec des critères diagnostiques complexes mais les traitements disponibles soulignent l'importance d'un diagnostic précoce et une prise en charge codifiée par un PNDS datant de 2021.
Hypophosphatasie, un diagnostic délicat chez l'adulte
Les adultes atteints d'hypophosphatasie souffrent souvent de fractures pathologiques, de douleurs osseuses ou diffuses, avec une perte précoce des dents. Ces symptômes chez l'adulte peuvent facilement être confondus avec d'autres maladies plus communes, comme l'ostéoporose, la fibromyalgie ou diverses maladies dentaires. La gravité des symptômes peut varier considérablement d'une personne à l'autre, et au sein d'une même famille. Certains adultes peuvent souffrir de symptômes légers et non spécifiques, tandis que d'autres peuvent se plaindre de manifestations plus sévères. Tous ceci rend le diagnostic compliqué.
Chez l’adulte les trois symptômes dominants sont les fractures par mauvaise minéralisation osseuse, les douleurs chroniques osseuse avec consommation d’antalgiques et les pertes dentaires précoces. Les deux symptômes rhumatologiques prédominants sont les fractures de fragilité osseuse et les atteintes articulaires par pathologie microcristalline (chondrocalcinose).
Les fractures caractéristiques sont celles des métatarses (répétées, avec retard de consolidation et pseudarthrose fréquente), les fractures de la diaphyse fémorale et de la corticale externe de la région sous-trochantérienne. Les autres complications musculo-squelettiques dont des douleurs diffuses faisant évoquer à tort une fibromyalgie, des calcifications périarticulaires, des enthésopathies/ossifications (qui peuvent faire évoquer une spondylarthropathie), une déminéralisation osseuse faisant évoque une ostéoporose primitive précoce) et une faiblesse musculaire proximale. Les douleurs osseuses, souvent diffuses et chroniques, sont un symptôme courant. Inexpliquées et souvent négligées ou mal interprétées, ces douleurs osseuses peuvent être confondues avec la fibromyalgie. Elles sont souvent invalidantes et affectent la qualité de vie. En présence de telles douleurs, surtout en l'absence d'une cause évidente, l'HPP doit être envisagée et un dosage des phosphatases alcalines sériques doit être demandé et répété.
Les patients ont aussi des mobilités dentaires augmentées qui peuvent aboutir à une perte précoce des dents définitives, et des troubles de l’émail et de la dentine. La perte des dents secondaires sans une cause évidente, comme une carie dentaire, doit être envisagée comme un signe distinctif de l'HPP.
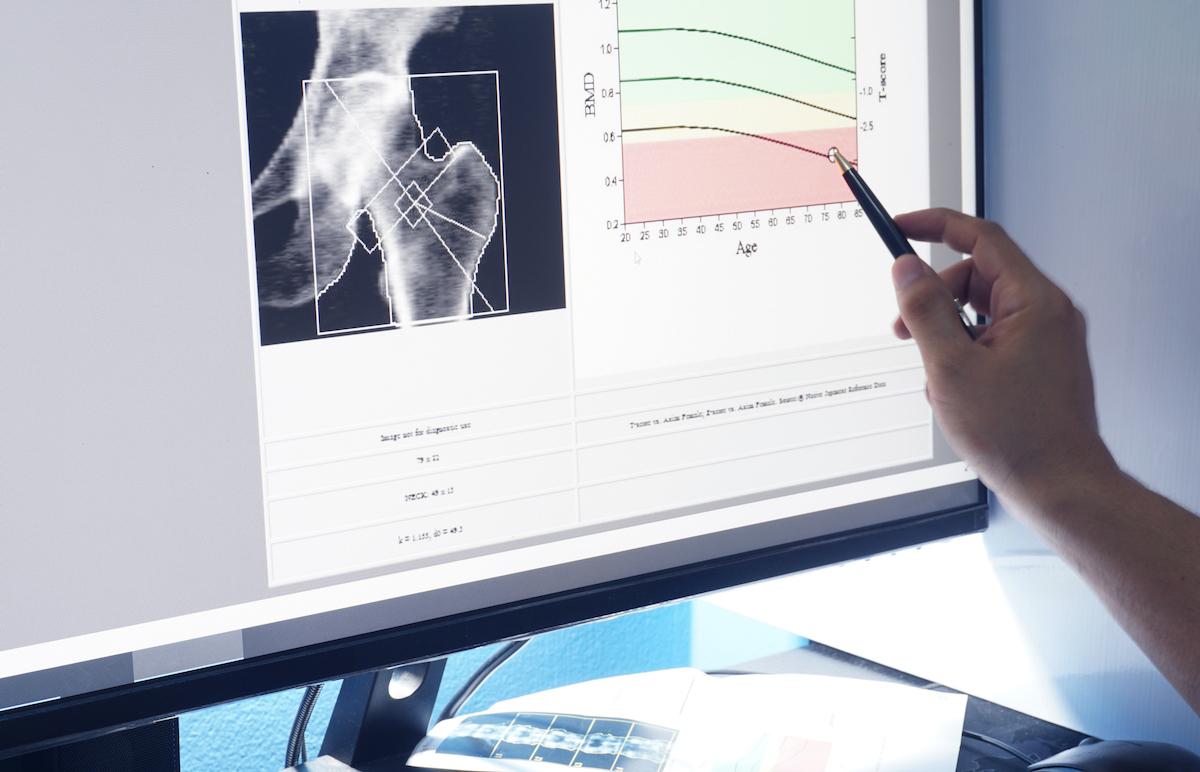
Une diminution de la densité minérale osseuse, évoquant une ostéoporose, est fréquemment observée et augmente le risque de fractures. Devant une ostéoporose chez l’adulte de moins de 60 ans, il faut systématiquement doser les phosphatases alcalines sériques avant tout traitement pour éliminer le diagnostic d’hypophosphatasie (les traitements anti-ostéoporotiques risquent d’abaisser les phosphatases alcalines sériques et perturber cet examen lors du traitement). Une calcification des cartilages articulaire (chondrocalcinose) peut se produire, entraînant des douleurs et une dégradation articulaire.
Éliminer les autres causes d’abaissement des phosphatases alcalines
L'abaissement des phosphatases alcalines non spécifique de tissus est un signe d’alerte clé dans le diagnostic de l'hypophosphatasie (HPP), mais de nombreuses autres situations peuvent également provoquer une diminution phosphatases alcalines sériques. Il est donc important d'éliminer ces diagnostics différentiels avant de confirmer l'HPP.
Une hypothyroïdie peut entraîner une réduction des niveaux de phosphatases alcalines sériques. Il est donc important d'évaluer la fonction thyroïdienne à travers des tests tels que la TSH ultra-sensible.
Une carence en magnésium peut affecter les niveaux de phosphatases alcalines sériques. Un bilan électrolytique, comprenant notamment le magnésium sérique (hypomagnésémie), peut aider à éliminer cette possibilité sachant que cet examen est peu spécifique.
Le zinc joue un rôle crucial dans la synthèse des phosphatases alcalines. Une carence en zinc (hypozincémie) peut donc se manifester par une diminution phosphatases alcalines sériques. De la même façon, une malnutrition ou une malabsorption peuvent entraîner une diminution des phosphatases alcalines sériques en raison de carences en nutriments essentiels.
Une anémie de Biermer et une carence en Vitamine B12 peuvent parfois être associées à des niveaux bas de phosphatases alcalines sériques. Le dosage de la vitamine B12 et l'examen de l'hémogramme complet (anémie macrocytaire non ou peu régénérative) peuvent être utiles.
Bien que les maladies hépatiques soient généralement associées à une augmentation des phosphatases alcalines sériques, certaines formes avancées de maladies hépatiques sévères peuvent entraîner une diminution.
Bien que rare, l’intoxication au césium peut entraîner une baisse des phosphatases alcalines sériques.
Certains médicaments peuvent abaisser les taux sériques de phosphatases alcalines, comme les bisphosphonates et le denosumab (qui peuvent réduire l'activité ostéoblastique), certains antibiotiques comme les cyclines, les corticoïdes (qui abaissent également l’activité ostéoblastique), des anti-hypertenseurs comme les inhibiteurs de l'enzyme de conversion de l'angiotensine, des anticonvulsivants comme le phénobarbital et la phénytoïne et des anticancéreux comme certains inhibiteurs de kinase.
Pour éliminer ces diagnostics différentiels, une approche multidisciplinaire est parfois nécessaire. Une fois ces situations exclues, le diagnostic d'HPP peut être envisagé plus fermement, en particulier si d'autres symptômes cliniques et radiologiques sont cohérents avec cette maladie.
Un apport décisif des examens complémentaires
Un marqueur biochimique clé de l'hypophosphatasie est la réduction significative des niveaux sériques de phosphatases alcalines. Un niveau anormalement bas, et retrouvé sur plusieurs examens, doit inciter à une enquête plus approfondie, notamment pour exclure d'autres causes de diminution des phosphatases alcalines sériques.
En radiographie osseuse chez l’adulte, en dehors des fractures et des manifestations d’ostéomalacie, les troubles de la croissance peuvent se manifester par des irrégularités dans les os longs ou une altération de la structure osseuse.
La densitométrie osseuse peut révéler une densité minérale osseuse basse, un signe suggestif mais non spécifique d'HPP. Cet examen aide à évaluer l’importance de l'ostéoporose fréquemment associée à cette maladie.
Le diagnostic repose sur la combinaison de signes cliniques, de tests biochimiques (notamment des niveaux bas et répétés de phosphatases alcalines sériques), de l’imagerie (densitométrie osseuse basse) et des tests génétiques. Cependant, ces tests ne sont pas toujours conclusifs, et la reconnaissance des signes cliniques peut être difficile, surtout en l'absence d'une présentation classique.
Le diagnostic définitif d'HPP est confirmé par des tests génétiques identifiant les mutations du gène TNSALP. L’activité de cette enzyme est abaissée chez ces patients, et cela d’autant plus que la forme clinique est sévère. Ces tests sont cruciaux pour confirmer le diagnostic, surtout dans les cas où les symptômes et les signes biochimiques sont ambigus. L’interprétation de ces dosages doit cependant tenir compte de l’âge du patient, ainsi que du contexte (puberté, grossesse, certains médicaments, fractures récentes, infection virale).
Le diagnostic moléculaire associé à un conseil génétique permet de proposer un diagnostic prénatal aux couples ayant déjà un enfant atteint, et de dépister les porteurs hétérozygotes de la mutation chez les apparentés, qui peuvent n’avoir que des signes cliniques frustes, passés inaperçus
Une prise en charge dans les Centres de Référence est nécessaire
La prise en charge de l'hypophosphatasie doit être réalisée dans des centres de référence spécialisés. Ces centres offrent une expertise multidisciplinaire indispensable pour une évaluation complète et un suivi adapté.
La prise en charge chez l’adulte concerne les complications osseuses et articulaires, la douleur chronique et le retentissement thymique. Les carences en calcium et en vitamine D doivent être traitées pour éviter une hyperparathyroïdie secondaire surajoutés.
Aucun traitement antirésorbeur (bisphosphonates, denosumab) ne doit être administré sous peine d’aggraver l’adynamie osseuse et l’ostéomalacie sous-jacente. L’usage de la parathormone recombinante (tériparatide) peut être discuté avec un spécialiste de pathologie osseuse d’un centre de référence pour améliorer la consolidation des os en cas de pseudarthrose. Ce traitement ne doit pas être utilisé avant la fermeture des cartilages de croissance. Le traitement des arthrites de chondrocalcinose et des calcifications tendineuses multiples est le même que celui des formes idiopathiques.
L'asfotase alfa, un traitement par enzyme de substitution, est actuellement l'option thérapeutique principale pour l'hypophosphatasie. Bien qu'approuvé principalement pour les formes pédiatriques et juvéniles de la maladie, son utilisation chez les adultes est possible mais nécessite une évaluation soigneuse et est au cas par cas. Le suivi régulier est essentiel pour évaluer l'efficacité du traitement et surveiller les complications potentielles. Cela comprend des évaluations biochimiques, radiologiques, et génétiques périodiques.
Au final, l’évocation de l'hypophosphatasie chez l'adulte est cruciale pour une prise en charge efficace. Le diagnostic et la prise en charge de l'hypophosphatasie de l'adulte représentent un défi clinique majeur. Un diagnostic précoce et un traitement personnalisé sont cruciaux pour améliorer la qualité de vie des patients et prévenir les complications. Des efforts continus dans la recherche et l'éducation médicale sont nécessaires pour mieux comprendre et gérer cette affection sous-estimée.