Mélanome : un cancer de la peau lié principalement au soleil
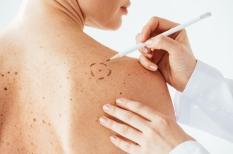
Le mélanome est le cancer de la peau le plus grave parce qu'il peut donner rapidement des métastases. Lorsqu'il est dépisté à un stade précoce, il peut désormais être traité efficacement avec la chirurgie. Aujourd'hui, grâce aux traitements ciblés et à l'immunothérapie, même les stades avancés ou métastasés peuvent bénéficier du traitement.
Des mots pour les maux
Le mélanome est aussi appelé mélanome malin. Son traitement principal repose sur l'exérèse chirurgicale à un stade précoce, une opération qui enlève la lésion et les tissus environnants. Un grain de beauté ou naevus peut en être le point de départ. Le rôle du soleil et des ultraviolets est majeur.Qu'est-ce que le mélanome ?
Le mélanome est une tumeur maligne qui se développe à partir des mélanocytes, les cellules de l'épiderme, qui produisent un pigment colorant la peau, la mélanine. La tumeur se développe d'abord à la surface de la peau avant de continuer en profondeur. Dans un quart des cas environ, le point de départ du mélanome est un grain de beauté (naevus) qui se transforme en cancer. C'est le plus rare des cancers de la peau mais aussi le plus grave, car il a tendance à se disséminer loin de la lésion initiale et à envahir d'autres organes : ce sont les métastases.
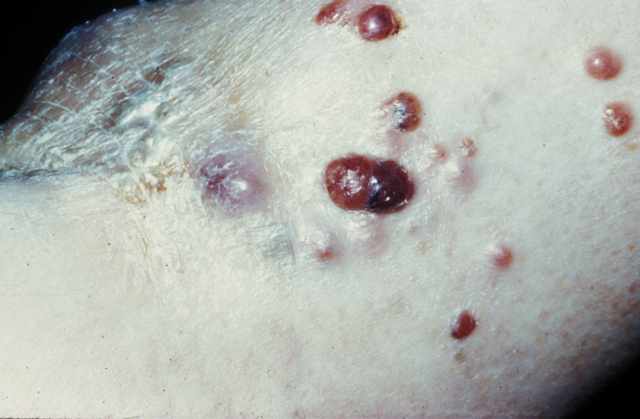
© Inserm/Dubertret, Louis
Quelle est la cause de cette maladie ?
Les expositions répétées au soleil, mais également aux rayons ultraviolets artificiels (lampes à bronzer) sont le principal facteur de risque de survenue de la maladie. Le risque est d'autant plus élevé que l'exposition solaire débute tôt dans la vie (épuisement du capital soleil).
Cependant, le soleil n'explique pas tous les cas de mélanomes. Certains apparaissent dans des régions du corps comme la plante des pieds ou les muqueuses qui ne sont pas exposées.
Il existe également une prédisposition familiale au mélanome : le risque augmente si au moins deux parents du premier degré en ont souffert.
Quel est le rôle du soleil ?
C'est le principal facteur de risque du mélanome. L'exposition au cours de l'enfance et de l'adolescence est particulièrement dangereuse, en particulier les brûlures solaires.
Certaines professions sont particulièrement à risque : celles de l'agriculture et toutes les professions exercées en plein air.
La pigmentation est aussi un facteur qui compte : plus la peau est pâle et dépourvue de pigments, plus forte est la probabilité d'avoir des coups de soleil et de développer un mélanome.
Une exposition solaire irrégulière et intense est également plus risquée qu'une exposition progressive et régulière.
Les grains de beauté sont-ils dangereux ?
Des grains de beauté en grand nombre, de grande taille et irréguliers, prédisposent à la survenue d'un mélanome. Cependant, le risque d'évolution vers un cancer des grains de beauté banals est faible et la grande majorité des mélanomes surviennent en dehors d'un grain de beauté. C'est pourquoi il n'est pas recommandé de faire enlever les grains de beauté d'aspect normal à titre préventif.
Comment un mélanome se manifeste-t-il ?
Le mélanome se manifeste souvent par l'apparition d'une petite tache de couleur brun foncé, sans épaisseur. Cet aspect se modifie rapidement, la tache s'agrandit, son épaisseur augmente, sa forme change ainsi que sa couleur. A ce stade, il faut consulter un médecin sans tarder. L'attention doit aussi être attirée par un grain de beauté qui se modifie, s'agrandit et change de couleur. Là encore, il faut surveiller attentivement l'évolution et montrer la lésion à un médecin au moindre doute.
Comment fait-on le diagnostic ?
Le dermatologue examine la lésion suspecte avec un dermatoscope, un appareil optique grossissant, puis décide ou non de l'enlever (c'est l'exérèse) pour pratiquer ensuite un examen anatomopathologique. Le prélèvement est alors examiné au microscope à la recherche de cellules cancéreuses. Si le diagnostic de mélanome est posé, cet examen permet d'apprécier l'épaisseur de la tumeur par le calcul de l'indice de Breslow qui renseigne également sur l'agressivité de la lésion.
Le médecin recherche ensuite une éventuelle extension de la maladie aux ganglions. La palpation et l'imagerie par échographie permettent de rechercher une augmentation de volume ganglionnaire. Il peut également décider d'enlever chirurgicalement le ganglion le plus proche de la lésion pour rechercher des cellules cancéreuses, témoins d'une évolution de la maladie.
© Inserm/Dantchev, Dimitri
Quelle est la stratégie de traitement ?
Le traitement du mélanome repose en premier lieu sur la chirurgie. L'exérèse de la tumeur, si elle est réalisée assez tôt, permet la guérison de la maladie. Elle est parfois suivie de l'exérèse d'un ou plusieurs ganglions lymphatiques. Selon le degré de l'atteinte, un traitement complémentaire par immunothérapie ou chimiothérapie peut être indiqué. Dans certains cas, la radiothérapie est proposée. Quel que soit le traitement, le malade est suivi régulièrement par un médecin pour surveiller l'évolution de l'affection.
La chirurgie est-elle indispensable ?
C'est la première étape du traitement. Le chirurgien enlève la lésion suspecte avec une marge de sécurité : il retire une zone saine entre 1 et 2 cm autour de la lésion. L'examen anatomopathologique est ensuite réalisé. Il permet de confirmer le diagnostic de mélanome et d'en mesurer l'épaisseur. Une intervention chirurgicale complémentaire peut alors être décidée pour enlever une zone plus large autour de la lésion. L'étape suivante concerne les ganglions lymphatiques. Selon les cas, le médecin peut enlever le ganglion sentinelle, celui qui est situé près de la tumeur. Si ce ganglion contient des cellules malignes, une exérèse de tous les ganglions qui dépendent de la tumeur sont quelquefois enlevés : c'est le curage ganglionnaire.
Que sont les thérapie ciblées?
Dans 50% des cas de mélanome, une mutation BRAF V600 peut être observée et cette mutation peut être ciblée par un inhibiteur de BRAF, qui est toujours associé pour renforcer son efficacité par un inhibiteur de MEK. Ce sont des médicaments qui bloquent des mécanismes spécifiques des cellules cancéreuses. Il existe plusieurs associations iBRAF + iMEK avec différents profils d'effets secondaires et différents profils d'efficacité. En cas de mélanome BRAF muté au stade avancé ou métastasé, les association iBRAF et iMEK sont toujours instaurées en première ligne. Différentes études les testent en traitement néo-adjuvant, c'est-à-dire avant la chirurgie dans les stades avancés.
Qu'est-ce que l'immunothérapie ?
Son rôle est de renforcer le système immunitaire de l'organisme et de lui permettre de s'attaquer aux cellules malignes. Elle peut être proposée en complément de la chirurgie et c'est alors l'interféron qui est prescrit en cure de 18 mois. Ce traitement est efficace mais parfois mal toléré par les malades car il peut provoquer des effets indésirables comme de la fièvre et une fatigue importante.
De nouveaux types de médicaments immunomodulateurs sont maintenant disponibles pour soigner les formes avancées de la maladie : l'ipilimumab, un inhibiteur du CTLA1, le nivolumab et plus récemment le pembrolizumab, des inhibiteur du PD1/PDL1. Les inhibiteurs du PD1/PDL1 ciblent et bloquent une protéine qui empêche les lymphocytes T de faire leur travail et de s'attaquer aux cellules cancéreuses. Ils libèrent les défenses de la tumeur contre le système immunitaire et les inhibiteur du CTLA4 stimulent la capacité de ce dernier à combattre le mélanome. Ces nouveaux traitements apportent beaucoup d'espoirs et les médecins les associent actuellement avec des résultats intéressants sur la survie prolongée chez un certain nombre de malades. Ils sont également essayés en traitement néo-adjuvant dans les mélanomes au stade avancé.
Les vaccins thérapeutiques sont une autre piste encourageante sur laquelle travaillent les chercheurs. Leur objectif est de mettre au point une immunothérapie personnalisée à la tumeur du malade.
Quelle est la place de la chimiothérapie ?
Elle est utilisée dans les formes étendues de la maladie quand le traitement chirurgical n'est pas possible ou si d'autres parties du corps sont atteintes. Le malade est alors suivi régulièrement pour évaluer l'efficacité du traitement et l'adapter.
Quelle est la surveillance nécessaire ?
Après le diagnostic d'un mélanome, une consultation chez le médecin deux à quatre fois par an pendant quelques années permet de surveiller la tolérance du traitement et l'évolution de la maladie. Ensuite, une consultation annuelle suffit.
Pour mieux vivre la maladie, il est possible de se rapprocher d'une association de malades. Les Espaces de Rencontres et d'Information (ERI) sont aussi à la disposition des patients pour les accompagner. Leur liste est disponible sur le site de l'Institut National du Cancer (INCa).
Le mélanome en France
La fréquence du mélanome est en forte augmentation dans les pays occidentaux. En France, près de 10 000 nouveaux cas sont diagnostiqués chaque année. 55 % concernent les femmes et la moitié des malades ont plus de 50 ans. L'âge moyen quand le diagnostic est fait est d'environ 60 ans.
Les liens du mélanome
Le site de l'Assurance Maladie
http://www.ameli-sante.fr/melanome/definition-melanome-cutane.html
Le site de la Société française de dermatologie
http://dermato-info.fr/article/Cancers_de_la_peau_les_melanomes
La Ligue contre le cancer
http://www.ligue-cancer.net/
Les espaces de Rencontres et d'Information (ERI)
http://www.e-cancer.fr/cancerinfo/ressources-utiles/lieux-dinfo/espaces-rencontres-information-eri
A lire sur pourquoi docteur
Soleil et cancer : les Français négligent la prévention
Mélanome : l'Australie ferme les cabines de bronzage
Cancer de la peau : un vaccin expérimental encourageant
Vidéos



























Commentaires
Ajouter un commentaire
commentaires