Pneumologie
Anomalies radiologiques de signification indéterminée : recommandations américaines
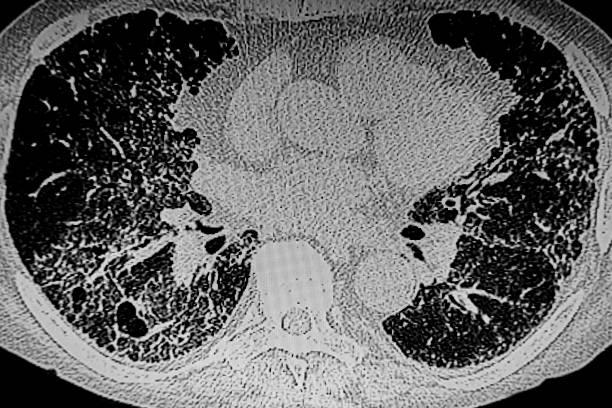
Les anomalies interstitielles pulmonaires de signification indéterminée sont fréquentes et il est nécessaire de définir précisément l’approche à donner en pratique clinique après leur découverte. L’American Thoracic Society a élaboré des recommandations, D’après un entretien avec Aurélien JUSTET.
Des recommandations parues en mai 2025 dans l’American Journal of Critical Care Medicine, ont proposé une approche de l’évaluation et de la prise en charge des anomalies radiologiques interstitielles de signification indéterminée. Il s’agit d’un travail réalisé par l’American Thoracic Society, qui s’est articulé autour de la définition des critères d’éligibilité des patients au dépistage, de la conduite à tenir après la découverte d’un syndrome interstitiel au scanner thoracique et du suivi de ces patients.
Des recommandations à mettre dans le contexte américain
Le docteur Aurélien JUSTET, praticien hospitalier au Centre Hospitalier Universitaire de Caen, rappelle qu’à l’heure du screening du cancer broncho-pulmonaire, on retrouve 5 à 10% de patients présentant un syndrome interstitiel, ce qui rend le pronostic défavorable. Des recommandations américaines sont donc parues pour élaborer une conduite à tenir en cas d’anomalies radiologiques de signification indéterminée. Ce travail est le premier effort d’une société savante pour déterminer le moment ou le scanner thoracique doit être réalisé. Aurélien JUSTET précise toutefois que le contexte socio-économique des USA est différent de celui de l’Europe et que l’on attend des recommandations européennes.
Une articulation autour de 3 axes
Aurélien JUSTET explique que ces recommandations s’articulent autour de trois axes. Le premier axe correspond à la sélection des patients à qui proposer un dépistage d’un syndrome interstitiel. Les auteurs ont définis trois sous-groupes de patients : les patients éligibles au dépistage du cancer du poumon, en fonction de l’âge et du statut tabagique, les patients atteints de connectivites comme la polyarthrite rhumatoïde ou la sclérodermie, et enfin les patients de plus de 50 ans ayant un antécédent au premier degré de fibrose pulmonaire familiale. Le deuxième axe a consisté à définir comment agir après le scanner systématique de screening. Les auteurs proposent donc de réaliser un interrogatoire précis sur la recherche de connectivite, l’histoire familiale et les aspects environnementaux. En cas d’images indéterminées, ils proposent la réalisation d’une spirométrie et d’une pléthysmographie puis de proposer un meilleur contrôle des conditions environnementales avec l’arrêt du tabac et une vaccination adaptée à l’âge. Le troisième axe était le suivi des patients qui restent asymptomatiques et qui ont des EFR normales mais qui sont considérés à haut risque, en lien avec une connectivite ou une fibrose pulmonaire familiale. Ces patients bénéficieront donc de nouvelles EFR et d’un scanner thoracique entre 6 et 12 mois ou une évaluation de leur fonction respiratoire tous les 3 ans, plus ou moins associée à un scanner thoracique. Aurélien JUSTET relève que ces recommandations américaines sont non invasives car les auteurs précisent qu’il n’est pas nécessaire de faire un mesure des télomères ni une recherche de mutations génétiques. Ils s’opposent également à la réalisation d’un prélèvement pulmonaire. Pour Aurélien JUSTET, ce dernier point est discutable.
En conclusion, ces recommandations américaines sont une première approche sur la prise en charge des anomalies interstitielles de signification indéterminée, mais des travaux sont encore nécessaires, afin notamment de déterminer la place de la recherche des mutations génétiques.