Infectiologie
Virus d’Epstein-Barr : pourquoi un vaccin pour une maladie en apparence bénigne ?
Au-delà de la « maladie du baiser », le virus d’Epstein-Barr persiste dans le corps où il peut se réactiver pour participer au déclenchement de certaines maladies auto-immunes, comme la sclérose en plaques, ou de certains cancers. La vaccination des personnes à risque n’est donc pas une utopie mais quel vaccin ?
- wir0man/istock
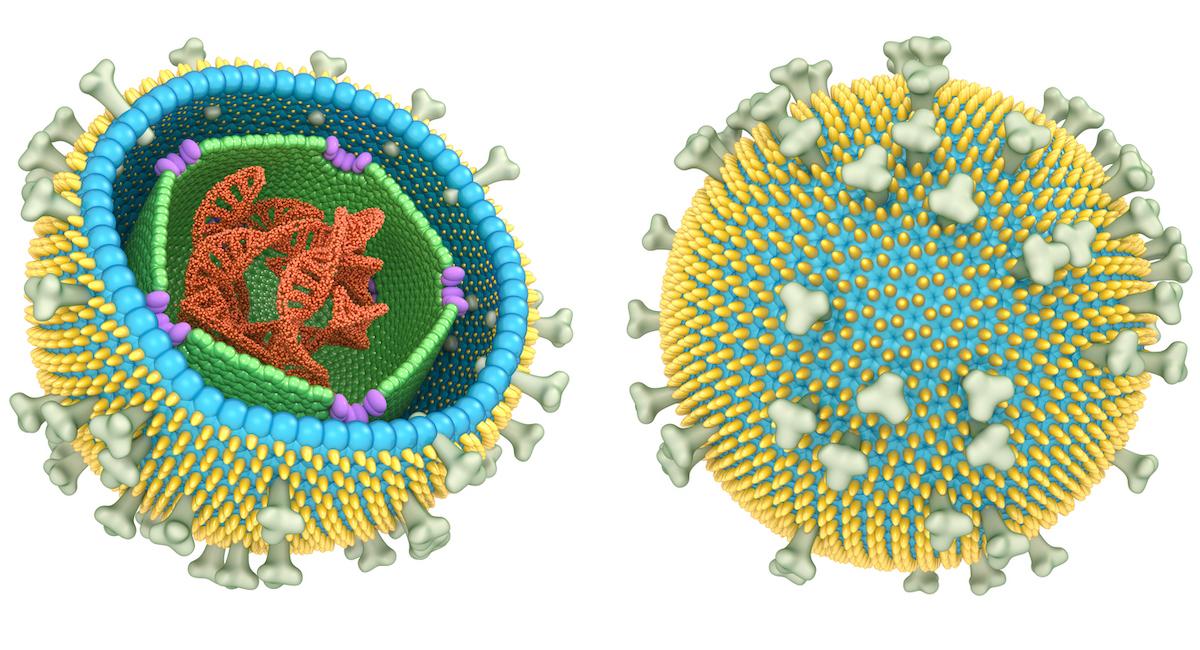
La plupart des virus circulent en permanence et infectent les humains, en particulier en période épidémique. Généralement, un système immunitaire sain les attaque, les élimine et les empêche d’infecter à nouveau, sauf pour la grippe, parce que son virus mute chaque année… et sauf pour certains virus dont le virus d’Epstein-Barr et les autres Herpesvirus, comme le virus varicelle-zona et les virus de l'herpès, qui restent quiescents à l'intérieur de certaines cellules du corps pendant des décennies. Cette persistance reste mystérieuse mais peut être à l’origine de résurgences en période de stress, ou lorsque le système immunitaire devient déficient, voire d’un dérèglement immunitaire chronique.
Bien que les infections avec le virus d’Epstein-Barr soient généralement bénignes dans la petite enfance, lorsqu’elles surviennent chez l’adulte, un syndrome de fatigue possiblement d’origine immunologique peut persister plusieurs mois. Le virus d'Epstein-Barr (EBV) est également un virus oncogène reconnu qui est lié à l'apparition de lymphomes, de carcinomes nasopharyngés et d'environ 10% des cancers gastriques. Récemment, on a pu montrer que le risque de maladies auto-immunes, comme la sclérose en plaques, est majoré par EBV. Pourtant, toutes les personnes infectées ne feront heureusement pas une sclérose en plaques. Ceci pose la question de la responsabilité de facteurs associé, hormonaux, d’environnement ou de co-infection, comme cela a pu être montré récemment pour une hépatite auto-immune chez les enfants avec d’autres virus communs.
Un lien fort EBV et sclérose en plaque
De nouvelles études ont, en effet, établi un lien solide entre une infection par le virus d’Epstein-Barr et la sclérose en plaques (SEP). En janvier 2022, la revue Science a publié les résultats d'une étude sur un suivi de 10 millions de militaires pendant 20 ans, qui constitue une preuve supplémentaire que le virus d’Epstein-Barr est associé au déclenchement de la SEP. Cette étude montre que les personnes infectées par EBV ont 32 fois plus de risques de développer une SEP que les personnes non infectées.
Une étude dans Nature a décrit par quel mécanisme le virus pourrait provoquer une réaction auto-immune qui conduit à la SEP : il pourrait s’agir d’un phénomène de « mimétisme moléculaire » de haute affinité entre le facteur de transcription EBV nuclear antigen 1 (EBNA1) et la protéine du système nerveux central glial cell adhesion molecule (GlialCAM).
Au-delà du lien entre virus d’Epstein-Barr et sclérose en plaques, plusieurs études suggèrent que la réactivation du virus d'Epstein-Barr est également impliquée dans certains cas de covid long, une affection encore mal comprise mais dans laquelle les patients ont des symptômes persistants, dont une fatigue, persistants qui ressemblent souvent à la mononucléose.
Un effet domino
Mais pourquoi un virus qui touche presque tout le monde provoquerait-il une sclérose en plaques seulement dans une petite fraction de la population ? Et quels rôles le stress et d'autres évènements environnementaux jouent-ils dans cette équation ? La réponse semble être que le virus d’Epstein-Barr est « nécessaire mais pas suffisant » pour provoquer la maladie, a déclaré à KHN, l'immunologiste Bruce Bebo, vice-président exécutif de la recherche à la National MS Society, ajoutant que le virus pourrait être le premier évènement d’une réaction en chaine, une sorte « d’effet domino immunologique ».
Certaines études, en effet, montrent que le risque de SEP dépendrait également de l’âge auquel les personnes contractent la maladie, reste à savoir ce qui se cache derrière la tranche d’âge 11-19 ans : la puberté et les hormones (11-15 ans), des facteurs d’environnement ou une co-infection ? En effet, une co-infection pourrait être responsable, à l’instar de ce qui a été montré récemment dans les hépatites auto-immunes de l’enfant, le rejet de greffe ou la maladie d’Alzheimer, de cette réaction en chaine conduisant à la maladie auto-immune.
D’autres études sont donc nécessaires pour comprendre quelles sont les populations qui pourraient bénéficier le plus d'un vaccin contre le virus d’Epstein-Barr, dans la perspective de prévenir une SEP ou un cancer, car il n’est pas question de vacciner tout le monde. Mais une fois que l'on en saura plus, un vaccin anti-EBV pourrait être utilisé chez les patients jugés les plus à risque, plutôt que d'être administré universellement à tous les jeunes qui ne feront majoritairement qu’une infection bénigne.
Un développement compliqué
Les scientifiques ont donc passé des années à essayer de développer des vaccins contre le virus d’Epstein-Barr, ou anti-EBV, mais ils se heurtent à la complexité même du virus d’Epstein-Barr, qui a développé un art tout particulier pour échapper au système immunitaire. Mais récemment, selon KHN, deux vaccins expérimentaux ont fait l'objet d'essais cliniques chez l'homme. Les progrès réalisés dans les vaccins grâce à la pandémie Covid-19, et notamment la technologie de l'ARNm, pourraient accélérer le développement de vaccins contre le virus d’Epstein-Barr. Moderna et le National Institute of Allergy and Infectious Diseases aux États-Unis, ont lancé des essais cliniques distincts de vaccins contre EBV.
Le vaccin du NIAID est construit autour de la ferritine, une protéine de stockage du fer qui peut être manipulée pour présenter une protéine virale clé au système immunitaire, la glycoprotéine gp350. Cette approche consiste à présenter de nombreuses copies de la glycoprotéine sur une seule particule. C’est une technique qui a fait ses preuves pour d'autres vaccins, notamment ceux contre HPV et l'hépatite B.
Le vaccin de Moderna, actuellement testé sur environ 270 adultes, fonctionne comme son vaccin à ARNm contre la Covid-19. Il délivre donc des bribes de l'information génétique nécessaire à la production de protéines spécifiques du virus dans des ARNm, directement à l'intérieur des cellules, par le biais d'une nanoparticule lipidique (qui peut être formatée pour cibler plutôt certaines cellules). Moderna, qui a des dizaines de vaccins à ARNm en cours de développement, espère tirer des enseignements de chacun d'entre eux pour les appliquer au développement du vaccin contre le virus d’Epstein-Barr
Un travail de longue haleine
Le vaccin contre la Covid-19 a montré que la technologie ARNm est bien tolérée, très sûre et très efficace. Mais les vaccins à ARNm ont peut-être aussi leurs limites. Bien qu'ils aient sauvé des millions de vies pendant la pandémie, les niveaux de protection générés par ces vaccins à ARNm semblent s'estomper avec le temps. Il est possible que la perte rapide d'anticorps soit liée spécifiquement au coronavirus et à ses nouveaux variants, qui évoluent rapidement. Mais si la perte de protection est inhérente à la technologie ARNm, cela pourrait amener à faire évoluer les futurs vaccins basés sur cette technologie.
La conception de vaccins contre le virus d’Epstein-Barr est également plus compliquée que pour la Covid-19. Le virus d'Epstein-Barr et d'autres Herpesvirus sont comparativement quatre à cinq fois plus gros que le SARS-CoV-2. Et alors que le coronavirus n'utilise qu'une seule protéine, la protéine Spike, pour infecter les cellules humaines, le virus d'Epstein-Barr en utiliserait plusieurs, dont quatre sont incluses dans le vaccin Moderna. Des vaccins expérimentaux antérieurs contre le virus d'Epstein-Barr, ciblant une seule protéine virale, ont réduit le taux de mononucléose infectieuse mais n'ont pas réussi à prévenir complète l'infection virale. Le ciblage de plusieurs protéines virales pourrait être plus efficace pour prévenir l'infection, selon KHN.
La sclérose en plaques et les cancers liés au virus d’Epstein-Barr se développent de nombreuses années après l'infection et un essai visant à déterminer si un vaccin peut prévenir ces maladies prendrait des décennies, mais un vaccin qui préviendrait cette infection chez des personnes à risque serait néanmoins riche de promesse.