Rhumatologie
Syndrome du 2ème rayon : une douleur de surcharge localisée de l’avant-pied
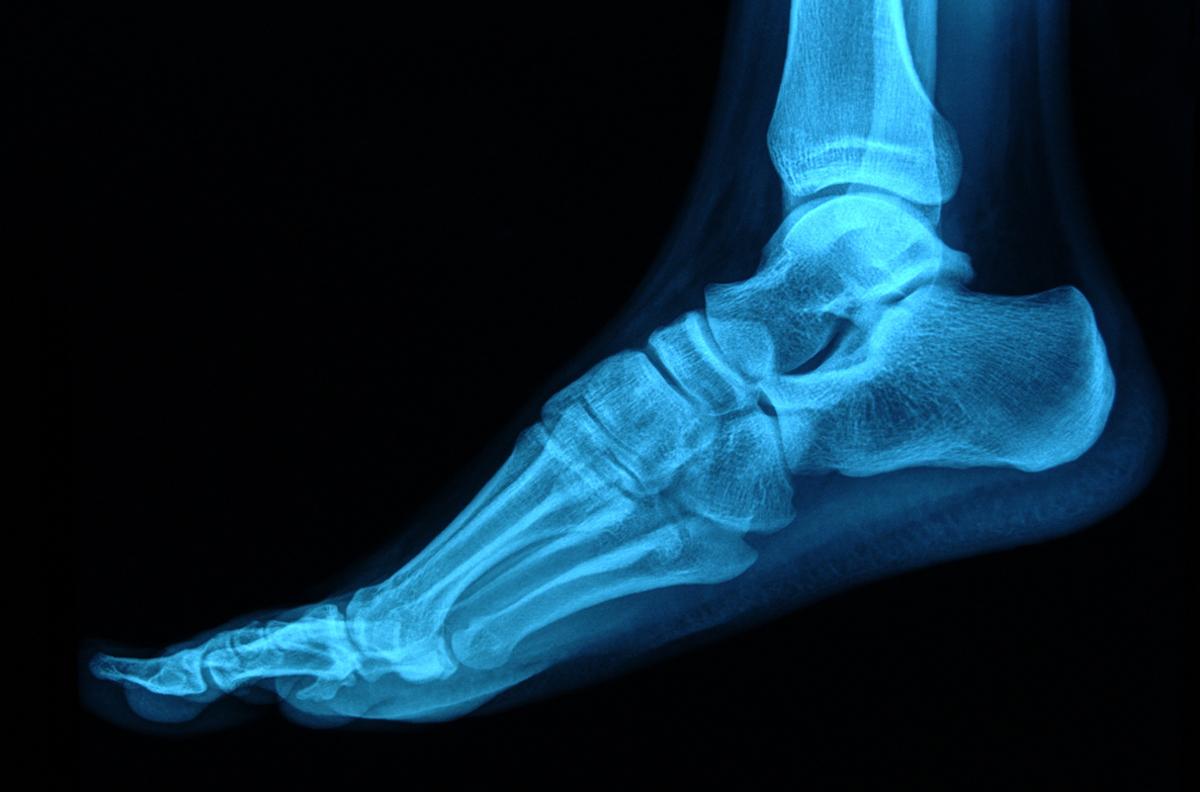
Le syndrome du deuxième rayon correspond à une instabilité de la 2ème articulation métatarso-phalangienne (2ème rayon) du pied, en rapport avec une surcharge localisée. Elle est source de métatarsalgies et a tendance à se compliquer d’une rupture de la plaque plantaire, déstabilisant tout l’avant-pied.
- Olga Ubirailo/istock
Le syndrome du deuxième rayon correspond à une instabilité douloureuse de la 2ème métatarso-phalangienne (MTP), avec étirement, puis rupture de la plaque plantaire, un élément essentiel à la stabilité de l’avant-pied.
Ce syndrome concerne l’atteinte du deuxième rayon, quelle que soit la cause d’hyper-appui : obésité, inégalité de longueur des membres inférieurs, pied équin, pied creux et hyper-appui de l’insuffisance du premier rayon qu’elle soit anatomique (brièveté du premier métatarsien) ou fonctionnelle (hallux valgus) ou hyper appui d’un 2ème rayon trop long....
Un 2ème métatarse très stable
La base du deuxième métatarsien est particulièrement enclavée dans le tarse, puisqu’elle s’articule avec les premier et troisième métatarsiens et les cunéiformes médial, intermédiaire et latéral. L’enclavement rigide de la base du deuxième métatarsien au niveau du tarse ne permet donc aucune compensation en cas d’hyper-contrainte mécanique sur le 2ème métatarsien, en particulier sa base ne peut pas s’échapper vers le haut en cas d’excès de longueur ou d’hyper-appui.
Normalement, la « plaque plantaire » est l’élément anatomique qui stabilise les articulations métatarso-phalangiennes, en particulier celle du 2ème rayon, et évite à la 1ère phalange de celui-ci de se luxer. À terme, cette plaque plantaire va se rompre au cours du syndrome du 2ème rayon et aboutir progressivement à une luxation dorsale de la 1ère phalange sur la tête du 2ème métatarsien. Il en résulte une surcharge d’appui sur la tête métatarsienne à l’origine des métatarsalgies.
Les causes de cette dégénérescence de la plaque plantaires sont nombreuses : hallux valgus par défaut d’appui sur le premier rayon, excès de longueurs du 2ème métatarsien, pathologies rhumatismales…
Des douleurs mécaniques de l’avant-pied
Le syndrome du 2ème rayon se manifeste au début par des douleurs mécaniques plantaires et dorsales au niveau de la 2ème articulation métatarso-phalangienne (MTP). Ces douleurs sont déclenchées initialement à la marche ou par le port de chaussures à talons haut, mais elles peuvent devenir permanentes. Les douleurs sont parfois plus polymorphes et vont toucher l’ensemble du 2ème métatarse jusqu’à sa base, ainsi que le cunéiforme intermédiaire.
L’évolution peut se faire via des « poussées inflammatoires », avec acutisation de la douleur et début de luxation sagittale et médiale de la 2ème métatarsophalangienne. La plaque plantaire commence à se rompre, libérant la première phalange vers le haut, et le patient peut avoir l’impression de « marcher sur un os ». Au fur et à mesure de l’évolution, le deuxième orteil se positionne en « griffe » et c’est parfois à ce stade que le syndrome du 2ème rayon est découvert. Cette griffe va également être à l’origine de douleurs et d’un cor dorsal sur P1P2, par conflit dorsal avec la chaussure, mais est encore réductible.
À un stade tardif, la luxation du 2ème rayon est irréductible : l’articulation métatarso-phalangienne est luxée de manière permanente et aucune manœuvre ne permet de la repositionner. Il peut apparaître une arthrose de la 2ème métatarso-phalangienne en cas d’instabilité chronique, de même qu’une arthrose tarso-métatarsienne ou une nécrose du cunéiforme intermédiaire.
L’examen clinique est révélateur
La palpation de la 2ème métatarsophalangienne peut mettre en évidence une douleur articulaire dorsale, qui peut être un mode de début, et s’installer ensuite à la face plantaire de la 2ème métatarso-phalangienne. Au premier stade, la manœuvre de Lachman sur la 2ème MTP est douloureuse (manœuvre de tiroir apicodorsale) et l’instabilité perceptible lors de cette manœuvre est minime. C’est à ce stade, où il n’y a pas de lésion franche, que le traitement par orthèse plantaire est le plus efficace. L’examen de la plante du pied permet d’objectiver souvent une hyperkératose plantaire caractéristique si elle est en médaillon en regard de la 2ème MTP (par opposition à une barre hyperkératosique en cas hyper-appui plus diffus). En regardant le pied vu du dessus, l’alignement des métatarso-phalangiennes reproduit une courbe harmonieuse concave vers l’arrière.
A un stade plus évolué (stade 2), il y a souvent une réaction inflammatoire de la 2ème MTP, avec des lésions débutantes de la plaque plantaire et une laxité voire une subluxation dorsale de la 1ère phalange du 2ème rayon au Lachman. La saillie plantaire de la tête de la 2ème MTP peut être retrouvée en cas de longueur excessive du 2ème métatarsien. L’excès chronique des contraintes aboutit à une altération des moyens d’union des articulations MTP, en particulier de la plaque plantaire (« ligament glénoïdien ») et d’une instabilité perceptible lors de la manœuvre de Lachman, avant que la luxation ne devienne irréductible. La rupture de la plaque plantaire conduit à une luxation dorsale de la première phalange du 2ème rayon avec une griffe du 2ème orteil et un cor dorsal de cette griffe en raison d’in conflit avec la chaussure.
Diagnostic différentiel
Il faut se méfier des douleurs qui apparaissent après une longue marche et qui peuvent être dans ce cas en rapport avec une fracture de fatigue du 2ème métatarse (col ou diaphyse) ou une nécrose de la tête du 2ème métatarse. Les douleurs peuvent aussi être en rapport avec le sésamoïde latéral du 1er orteil, qui peut avoir des anomalies de signal en IRM, en raison des tractions excessives subies par l’intermédiaire du ligament inter-métatarsien profond.
Les symptômes peuvent être en rapport avec une pseudotumeur sous la tête du 2ème métatarse en rapport avec une rupture sous-cutanée d’une bursite. Une névralgie de Morton de l’espace entre le 2ème et le 3ème métatarsien peut être associée à ce trouble statique.
Des examens complémentaires simples
Au podoscope (ou au podogramme), on objective la surcharge sous-capito-métatarsienne localisée au 2ème rayon, ce qui permet de la différencier d’un hyper-appui global.
Le diagnostic repose sur la radiographie et l’échographie de l’avant pied. La radiographie peut montrer une dysharmonie de l’alignement des métatarso-phalangiennes qui reproduit normalement une courbe harmonieuse concave vers l’arrière (2ème métatarse trop long ou 1er métatarse trop court. Elle objective la présence d’un hallux valgus associé, d’une luxation métatarso-phalangienne ou un excès de longueur du deuxième métatarsien.
L’échographie (ou l’IRM) permettra de bien visualiser la rupture de la plaque plantaire.
Intérêt des orthèses plantaires
Le traitement médical doit toujours être proposé en première intention. Il consiste à décharger la tête du 2ème métatarse pour réduire l’hyperpression au niveau de la tête métatarsienne : chaussage confortable avec chaussures larges et port d’orthèses plantaires déchargeant la tête métatarsienne par une barre rétrocapitale, afin de répartir harmonieusement l’appui sur la palette métatarsienne et soulager la tête métatarsienne pathologique. L’orthèse peut avoir un renflement situé juste en arrière de la tête du 2ème MTP, appelé « appui rétrocapital médian ». Un complément de décharge peut être obtenu en plaçant des éléments sous-antéro-capitaux sous les rayons voisins, délimitant un couloir de décompression. On peut adjoindre un capitonnage amortissant viscoélastique sous la tête du 2ème métatarse.
En cas de poussée inflammatoire, un traitement anti-inflammatoire sera proposé mais on évitera les infiltrations de corticoïdes ; pas parce qu’elles ne sont pas efficaces, mais parce que leur effet est transitoire, conduisant souvent à la répétition des infiltrations qui deviennent délétères à terme (atrophie des tissus, risque de nécrose et d’infections).
En cas d’échec du traitement médical bien conduit pendant plusieurs semaines, une prise en charge chirurgicale pourra être proposée, avec réparation de la plaque plantaire à ciel ouvert, réduction de la luxation métatarso-phalangienne et prise en charge de l’étiologie (raccourcissement d’un 2ème rayon long…).