Rhumatologie
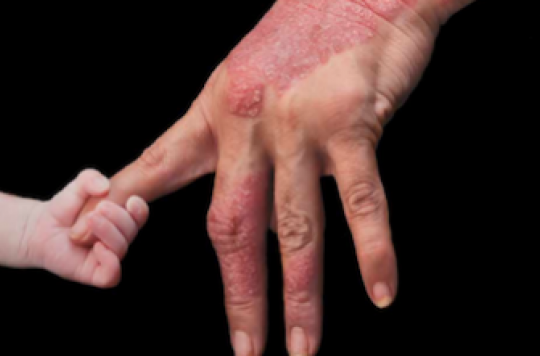
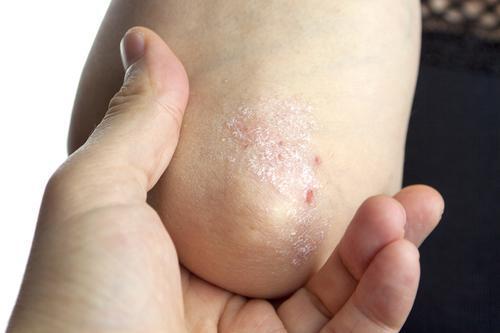
Rhumatisme psoriasique : une nouvelle option thérapeutique
Deux études de phase 3 démontrent l’intérêt du tofacitinib, un inhibiteur des voies de signalisation intracellulaires, dans la prise en charge des formes polyarticulaires de rhumatisme psoriasique
- Hriana/epictura
Les résultats de deux essais de phase III publiés dans le New England Journal of Medicine suggèrent que le tofacitinib, un inhibiteur de Janus kinase (JAK), pourrait être une option prometteuse de traitement des formes polyarticulaires de rhumatisme psoriasique.
Dans le cadre de l'étude OPAL Broaden, le tofacitinib a une efficacité supérieure au placebo chez les patients atteints de rhumatisme psoriasique en 2e ligne. La seconde étude, OPAL Beyond, montre que le tofacitinib est également efficace en 3e ligne chez les patients atteints de psoriasis actif.
Une efficacité versus anti-TNF
Dans OPAL Broaden le tofacitinib améliore des patients atteints de polyarthrite psoriasique périphérique active qui avaient eu auparavant une réponse inadéquate à un traitement de fond conventionnel par DMARD, comme le méthotrexate, le léflunomide ou la sulfasalazine.
Dans OPAL Beyond, le tofacitinib améliore les patients atteints de polyarthrite psoriasique périphérique active et qui avaient déjà eu une réponse inadéquate à un ou plusieurs anti-TNF en 2e ligne.
Dans ces deux essais, le tofacitinib apporte une amélioration clinique supérieure au placebo sur le taux de réponse de référence, l’ACR 20 (soit une amélioration ≥ 20% par rapport au départ du nombre d'articulations douloureuses et gonflées et d'au moins trois autres domaines importants) et sur les activités de la vie quotidienne telles que mesurées par le Health Assessment Questionnaire-Disability Index.
Le tofacitinib apporte également des taux significativement plus élevés de réponse ACR50 (indiquant une amélioration ≥50%) que le placebo dans les deux essais. Les lésions cutanées sont améliorées sous tofacitinib à la dose de 10 mg par jour (PASI75 43 vs 14% dans le groupe placebo).
Amélioration des lésions articulaires
Dans OPAL Beyond qui portait sur des patients ayant reçu des anti-TNF, il existait un groupe témoin actif sous adalimumab, un anti-TNF dont le bénéfice est déjà connu chez les patients souffrant de rhumatisme psoriasique. Les améliorations cliniques observées avec le tofacitinib sont similaires à celles observées avec l'adalimumab, bien qu'aucun test de non-infériorité ou de supériorité n'ait été prévu dans l’analyse.
La progression des lésions articulaires périphériques évaluées sur des radiographies sur une période de 12 mois est rare chez les patients recevant du tofacitinib et le taux de progression dans chacun des groupes de tofacitinib est similaire à celui des patients ayant reçu l'adalimumab, qui est connu pour réduire la progression des lésions articulaires en radiographie chez les patients atteints de rhumatisme psoriasique.
Un profil différent d’effets secondaires
Les patients recevant le tofacitinib à 5 mg ou à 10 mg par rapport au placebo étaient plus susceptibles de présenter des effets indésirables au cours des trois premiers mois de l'étude : respectivement 55%, 53% et 44%.
Des événements indésirables graves ont été signalés chez respectivement 1%, 2% et 2% des participants.
Sur l'ensemble de la période d'étude de 6 mois, 71% des patients recevant 5 mg de tofacitinib et 73% de ceux recevant la dose de 10 mg tout au long de l'étude ont eu des effets indésirables. Parmi ceux qui sont passés du placebo au tofacitinib à 5 mg ou à 10 mg au 3e mois, des effets indésirables sont survenus respectivement chez 61% et 58% des patients.
Trois patients recevant tofacitinib et aucun dans les groupes placebo ont développé des infections à herpès Zooster non sévères tout au long de l'étude, dont l'une a été jugée comme une infection opportuniste.
En pratique
Les traitements de fond de synthèse conventionnels tels que le méthotrexate et le léflunomide sont utilisés en première ligne du traitement du rhumatisme psoriasique, et si la réponse clinique est insuffisante, des traitements de fond biologiques sont ajoutés. En plus des anti-TNF, il est désormais possible de cibler avec bénéfice dans le rhumatisme psoriasique : l'interleukine-12 et l'interleukine-23 (ustekinumab), l'interleukine-17 (sécukinumab), l’activation des lymphocytes T (abatacept) ou la phosphodiestérase-4 (apremilast).
Les JAKs sont une famille de messagers intracellulaires qui activent les principaux régulateurs de l'expression des gènes connus sous le nom de STAT (transducteurs de signaux et activateurs de la transcription), ceux-ci contrôlant à leur tour l'expression de nombreuses cytokines.
Puisque les JAK régulent les réponses inflammatoires via une action sur différents récepteurs de cytokine, les inhibiteurs de JAK suppriment un large éventail de voies de l’inflammation plutôt qu'une seule cytokine.
Bien que le tofacitinib ne contrôle pas directement la réponse au TNF et à l'interleukine 17, deux cytokines importantes dans le rhumatisme psoriasique, il réduit indirectement leur production en bloquant les cytokines en amont telles que l'interleukine-6 et l'interleukine-23.
Ces 2 études démontrent l’intérêt du tofacitinib dans les formes articulaires du rhumatisme psoriasique avec une efficacité probablement équivalente à un anti-TNF. L’effet protecteur sur les articulations est également probable mais n’a pas été complètement démontré dans ces études du fait de la brièveté de la période sous placebo du groupe comparateur (3 mois). Toutes les biothérapies donnent des effets secondaires, mais il apparaît que la tofacitinib semble exposer à un risque accru de zona. Le choix du traitement du rhumatisme psoriasique d’un malade donné dépendra du profil d’efficacité d’une molécule et de son efficacité et, à ce titre, le tofacitinib apparaît être une solution prometteuse après échec du méthotrexate.